Choroba zwyrodnieniowa stawów to różnorodna i liczna grupa chorób, które różnią się etiologią (czyli rozwojem), ale prowadzą do podobnych zmian i podobnych objawów klinicznych. Wcześniej uważano, że choroba zwyrodnieniowa stawów jest zmianą wyłącznie chrząstki stawowej, ale obecnie udowodniono, że w patologicznym procesie artrozy biorą udział wszystkie elementy stawu, w tym błona maziowa, więzadła, torebki, mięśnie okołostawowe, czyli tkanki miękkie stawu. Choroba zwyrodnieniowa stawów jest najczęstszą chorobą stawów i najczęstszą patologią reumatologiczną. Ponadto ból o rytmie mechanicznym (omówiony poniżej), charakterystyczny dla choroby zwyrodnieniowej stawów, jest jedną z głównych przyczyn zwracania się pacjentów do specjalistów podstawowej opieki zdrowotnej (terapeutów, lekarzy pierwszego kontaktu). Według najbardziej konserwatywnych statystyk około 15% światowej populacji cierpi na chorobę zwyrodnieniową stawów. Ponadto w ciągu ostatnich 20 lat liczba chorych na chorobę zwyrodnieniową stawów niemal się podwoiła, co wiąże się ze wzrostem średniej długości życia i kolosalnym rozprzestrzenianiem się otyłości. Najczęściej choroba zwyrodnieniowa stawów dotyczy kolan, bioder, stawów rąk i kręgosłupa.
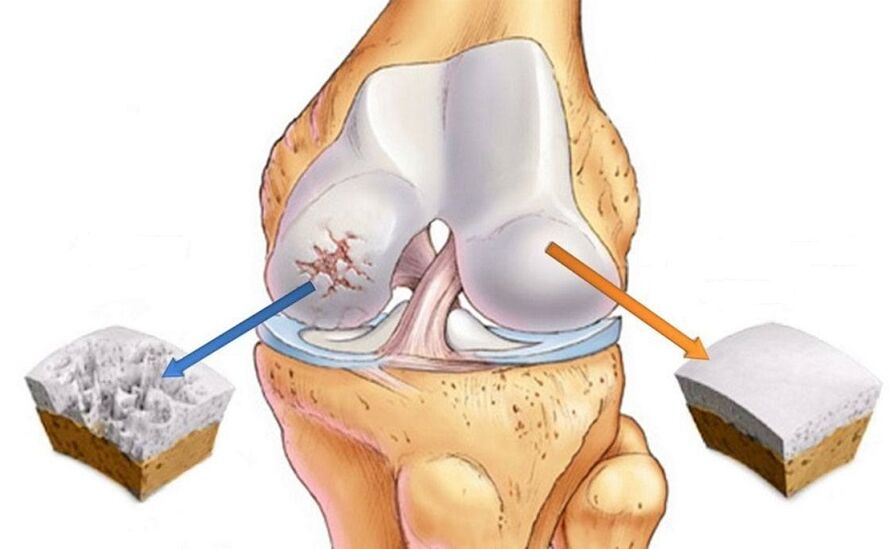
Jaka jest prawidłowa nazwa choroby?
W Internecie można znaleźć kilka nazw tej choroby: artroza, choroba zwyrodnieniowa stawów, choroba zwyrodnieniowa stawów i kilka innych. Jaka jest różnica? Niezrozumienie wielu mechanizmów rozwoju choroby (patogenezy) doprowadziło do tego, że tę samą chorobę nazywa się dziś chorobą zwyrodnieniową stawów lub chorobą zwyrodnieniową stawów. Początkowo chorobę nazywano chorobą zwyrodnieniową stawów, co podkreślało pierwotne zmiany zwyrodnieniowe stawów. Pierwsze teorie na temat procesów patologicznych zachodzących podczas artrozy powstały już w latach 70. i 80. ubiegłego wieku. Dane z tego czasu wykazały, że komórki tkanki chrzęstnej – chondrocyty – mają bardzo niską aktywność biologiczną i dlatego nie mogą reagować na różne uszkodzenia reakcją zapalną. Jednak dzisiaj udowodniono, że w chorobie zwyrodnieniowej stawów występuje przede wszystkim stan zapalny stawu, dlatego obecnie termin choroba zwyrodnieniowa stawów jest bardziej akceptowalny (przyrostek „IT” wskazuje jedynie na obecność stanu zapalnego). Zapalenie w chorobie zwyrodnieniowej stawów jest niezakaźne, to znaczy aseptyczne. W związku z nowymi danymi bardziej słuszne jest nazwanie tej choroby chorobą zwyrodnieniową stawów, a choroba zwyrodnieniowa stawów pozostanie powszechną koncepcją opisującą ostateczne zmiany w chrząstce w tej chorobie.
Formy choroby
Główne formy choroby zwyrodnieniowej stawów są następujące:
- pierwotny lub idiopatyczny, to znaczy powstający w początkowo niezmienionym stawie. Przyczyny jego występowania często pozostają niejasne.
- wtórne, gdy zmiana występuje na tle różnych chorób lub stanów.
Jeśli dotyczy to jednej grupy stawów, mówimy o lokalnej chorobie zwyrodnieniowej stawów (na przykład uszkodzenie stawów kolanowych to gonartroza). Jeśli zajęte są co najmniej 3 grupy stawów, choroba ulega uogólnieniu (pierwotnie uogólniona choroba zwyrodnieniowa stawów). Pierwotna choroba zwyrodnieniowa stawów występuje najczęściej u osób w średnim i starszym wieku, idiopatyczna choroba zwyrodnieniowa stawów u dzieci występuje bardzo rzadko.
Główne choroby i stany, w przypadku których mogą wystąpić objawy choroby zwyrodnieniowej stawów, czyli przyczyny choroby zwyrodnieniowej stawów, wymieniono poniżej w klasyfikacji:
- artroza pourazowa, czyli powstająca po urazach i uszkodzeniach stawów,
- różne choroby wrodzone i nabyte (np. choroba Perthesa, zespół hipermobilności i inne),
- patologia endokrynologiczna (cukrzyca, uszkodzenie tarczycy i przytarczyc),
- choroba odkładania się wapnia,
- uszkodzenie układu nerwowego (neuropatia),
- inne choroby reumatyczne.
W Międzynarodowej Klasyfikacji Chorób, rewizja 10 (ICD-10), choroba zwyrodnieniowa stawów jest oznaczona literą M. (M.15-19) i obejmuje pierwotnie uogólnioną chorobę zwyrodnieniową stawów, koksartrozę (uszkodzenie stawów biodrowych), gonartrozę (artrozę stawów kolanowych, artrozę rzepkowo-udową), artrozę pierwszego stawu nadgarstkowo-śródręcznego i inne choroby zwyrodnieniowe.
Czynniki ryzyka rozwoju artrozy
Konwencjonalnie wszystkie czynniki ryzyka choroby zwyrodnieniowej stawów można podzielić na 3 grupy: ogólnoustrojowe, lokalne (lokalne) i zewnętrzne.
Systemowe czynniki ryzyka:
- Wiek.
- Podłoga.
- Wyścig.
- Genetyczne predyspozycje do chorób stawów.
- Gęstość mineralna kości.
Lokalny:
- Poprzednie uszkodzenie stawu.
- Osłabienie mięśni.
- Nieprawidłowa oś stawu.
- Zespół hipermobilności.
Zewnętrzny:
- Nadwaga, otyłość.
- Nadmierne obciążenie stawów.
- Obciążenia sportowe.
- Niektóre zawody, rodzaj działalności.
Objawy artrozy
Obraz kliniczny choroby zależy od tego, który staw lub grupa stawów jest zaangażowana w proces patologiczny. Najczęściej dotknięte są te stawy, które podlegają nadmiernemu lub największemu obciążeniu (kolana, biodra, dłonie, kręgosłup). Uszkodzenia stawów kolanowych i biodrowych (odpowiednio gonartroza i koksartroza) są jedną z głównych przyczyn niepełnosprawności pacjentów, dlatego priorytetem jest terminowe rozpoznanie i leczenie choroby. Ogólnie objawy artrozy można podzielić na 3 grupy: ból, trzeszczenie i zwiększoną objętość stawów.
Ból jest głównym objawem choroby zwyrodnieniowej stawów. W samej chrząstce nie ma zakończeń nerwowych, dlatego każdy ból wiąże się z uszkodzeniem sąsiadującej kości, błony maziowej i tkanek miękkich otaczających staw, które są źródłem bólu. Ponadto pewną rolę odgrywa także odczuwanie bólu przez pacjenta (nadmierny lęk, niski próg bólu). Ból stawów spowodowany chorobą zwyrodnieniową stawów określa się jako mechaniczny. Mechaniczny rytm bólu charakteryzuje się nasileniem bólu podczas ruchu i obciążenia oraz zmniejszeniem bólu w spoczynku. Może również wystąpić sztywność poranna, ale zwykle nie trwa dłużej niż 30 minut. Dość charakterystyczne jest także „zjawisko żelu”: po odpoczynku pacjent potrzebuje trochę czasu, aby się rozproszyć. Czasami do mechanicznego rytmu bólu dodaje się składnik zapalny. Na dodanie zapalnego składnika bólu wskazuje nasilony ból bez wyraźnej przyczyny, pojawienie się bólów nocnych, obrzęk i zaostrzenie choroby. Czasami pacjenci skarżą się na zmiany natężenia bólu w zależności od warunków atmosferycznych i zmian ciśnienia atmosferycznego.
Trzeszczenie to różnorodne chrupnięcia, skrzypienia i pęknięcia w stawach, które pojawiają się podczas ruchu.
Obrzęk i powiększenie stawów. Staw może się powiększyć z powodu obrzęku i aktywnego stanu zapalnego z wysiękiem do jamy stawowej (zapalenie błony maziowej) oraz z powodu osteofitów. Osteofity są szczególnie charakterystyczne dla stawów rąk (węzły Heberdena i Boucharda).
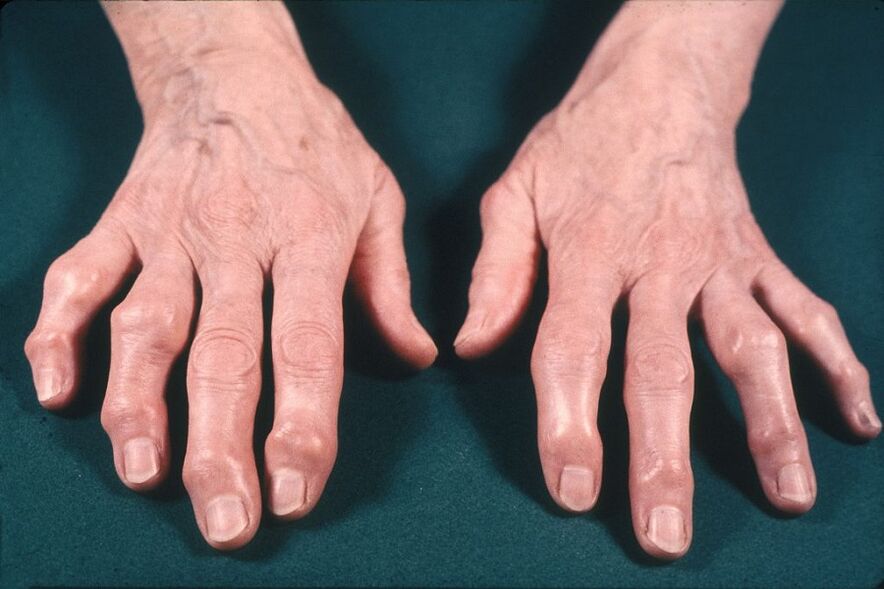
W chorobie zwyrodnieniowej stawów nie obserwuje się uszkodzeń narządów wewnętrznych, co odróżnia prawdziwą artrozę od zapalenia stawów.
Diagnostyka choroby zwyrodnieniowej stawów
Nie ma specyficznych testów ani wskaźników laboratoryjnych do diagnozowania artrozy stawów. Jednak podczas pierwszej wizyty lekarz poprosi Cię o wykonanie pełnego badania w celu odróżnienia choroby zwyrodnieniowej stawów od innych chorób stawów i możliwie najszybszego wykrycia choroby. Ponadto badanie diagnostyczne jest ważne w celu identyfikacji chorób współistniejących i dostosowania terapii. Ogólnie rzecz biorąc, diagnoza choroby zwyrodnieniowej stawów wygląda następująco:
- ogólne badania kliniczne (ogólne badania krwi i moczu),
- czynnik reumatoidalny,
- białko C-reaktywne,
- ACDC,
- biochemiczne badanie krwi.
- W przypadku wysięku w stawie zaleca się analizę płynu stawowego.
Jednak najbardziej niezawodną metodą diagnozowania artrozy pozostaje badanie rentgenowskie (CT, MRI). Poniżej przedstawiono klasyfikację zmian w chorobie zwyrodnieniowej stawów (radiologiczne stadia choroby zwyrodnieniowej stawów):
- Etap 0 – bez zmian;
- Etap 1 – znaki wątpliwe;
- Etap 2 – minimalne zmiany w postaci lekkiego zwężenia szpary stawowej, pojedyncze osteofity;
- Etap 3 – znaczne zwężenie szpary stawowej, liczne osteofity;
- Etap 4 – szpara stawowa nie jest widoczna (ankyloza).
Diagnozując chorobę zwyrodnieniową stawów we wczesnych stadiach, bardziej wskazane jest zastosowanie diagnostyki MRI. Należy pamiętać, że nie zawsze istnieje związek pomiędzy zmianami stawów widocznymi na zdjęciu RTG a objawami. Ciężkie objawy pojawiają się już w późniejszych stadiach, gdy konwencjonalne leczenie farmakologiczne jest nieskuteczne.
Diagnostykę różnicową artrozy należy przeprowadzić z następującymi chorobami: reumatoidalne zapalenie stawów, reaktywne zapalenie stawów, dnawe zapalenie stawów, zesztywniające zapalenie stawów kręgosłupa, łuszczycowe zapalenie stawów, artropatia cukrzycowa, procesy onkologiczne.
Leczenie artrozy
Idealnie, chorobę zwyrodnieniową stawów powinien leczyć reumatolog, jednak ze względu na brak takich specjalistów w wielu klinikach leczenie może prowadzić terapeuta, lekarz pierwszego kontaktu lub lekarz rodzinny. Leczenie artrozy jest jednym z głównych problemów współczesnej reumatologii. Celem leczenia artrozy jest nie tylko zmniejszenie bólu i objawów choroby, ale także poprawa funkcjonalności stawu, zapobieganie dalszemu niszczeniu chrząstki i zajęciu innych stawów. Ponadto pacjenci często zastanawiają się, czy i w jaki sposób artrozę można całkowicie wyleczyć. Niestety, w chwili obecnej nie ma leków, które mogłyby w sposób niezawodny całkowicie przywrócić i/lub odbudować utraconą chrząstkę. Jednak obecnie aktywnie opracowywane są skuteczne leki na artrozę, które mogą przywrócić uszkodzoną chrząstkę.
Wszystkie metody leczenia choroby zwyrodnieniowej stawów dzielą się na leki, nielekowe i chirurgiczne.
Leczenie choroby zwyrodnieniowej stawów jest wspólną (!) pracą lekarza i pacjenta. Bez korekty stylu życia, aktywności fizycznej i eliminacji czynników ryzyka wszelkie wysiłki zostaną zredukowane niemal do zera. Wszelkie działania lecznicze należy rozpoczynać od edukacji pacjenta. Należy poinformować pacjenta o znaczeniu korekty stylu życia dla uzyskania wyników w leczeniu artrozy i podać jasne zalecenia.
Utrata masy ciała jest istotnym elementem terapii choroby zwyrodnieniowej stawów. Wynika to z faktu, że po pierwsze wraz ze zwiększoną wagą wzrasta również obciążenie stawu, a po drugie tkanka tłuszczowa otaczająca staw jest tkanką dość agresywną i jedynie podtrzymuje stan zapalny w stawie.
Aktywność fizyczna na dłuższą metę pomoże złagodzić ból u pacjentów, co pomoże przywrócić stawom chorym na artrozę. Idealnie byłoby, gdyby zestaw ćwiczeń został opracowany indywidualnie przez lekarza fizjoterapeuty, z uwzględnieniem wskazań, charakterystyki choroby i przeciwwskazań do wykonywania poszczególnych ćwiczeń. W leczeniu choroby zwyrodnieniowej stawów liczy się nie tyle intensywność wykonywanych obciążeń, co ich regularność (co najmniej 3-4 razy w tygodniu).
Różnorodne wyroby ortopedyczne (wkładki, nakolanniki, ortezy indywidualne, szyny) pomagają zmniejszyć ból, stany zapalne, zwiększyć funkcjonalność stawów i pomóc w utrzymaniu fizjologicznej pozycji kończyny.
Fizjoterapia i akupunktura mają działanie niestabilne i krótkotrwałe, stosowane są jako metoda dodatkowa i jako zalecenia kliniczne stosowane są jedynie w naszym kraju.
Wśród metod farmakologicznych stosuje się następujące grupy leków:
- leki szybko działające: proste leki przeciwbólowe, niesteroidowe leki przeciwzapalne (NLPZ, tabletki, zastrzyki), lokalne formy NLPZ do miejscowego leczenia choroby zwyrodnieniowej stawów (maść, żel, krem i inne postacie), dostawowe zastrzyki hormonalne. Leki te łagodzą głównie ból spowodowany chorobą zwyrodnieniową stawów (leki przeciwbólowe).
- leki wolno działające (chondroprotektory stosowane w leczeniu artrozy): preparaty chondroityny i glukozaminy (w monoterapii i kombinacji), preparaty kwasu hialuronowego (zastrzyki do stawu). Chondroprotektory to leki najskuteczniejsze w początkowej fazie choroby. Efekt wstrzyknięć dostawowych utrzymuje się od 2 do 12 miesięcy. Witaminy i biologicznie aktywne suplementy nie mają wyraźnego działania, dlatego należy je stosować oszczędnie i jedynie jako dodatek do podstawowej pielęgnacji. Schemat leczenia dla każdego pacjenta jest opracowywany indywidualnie przez lekarza prowadzącego.
Leczenie chirurgiczne – wymiana stawu – jest ostatecznością w leczeniu artrozy. Wymiana endoprotezy wskazana jest u pacjentów z silnym bólem, brakiem efektu wcześniejszego leczenia, w przypadku występowania poważnych dysfunkcji zajętych stawów (tj. następstwa choroby zwyrodnieniowej stawów), a także przy postępującym uszkodzeniu stawów na skutek artrozy.
Środki zapobiegające artrozie są następujące:
- zwalczanie istniejących czynników ryzyka rozwoju tej choroby,
- obowiązkowa utrata wagi
- zapobieganie kontuzjom,
- aktywność fizyczna dostosowana do wieku i płci,
- zastosowanie specjalnych urządzeń korygujących biomechanikę stawów.






















